Բանալի բառեր. Ողնաշարային խողովակի ստենոզ, ողնաշարի էնդոսկոպիկ վիրահատություն, նյարդարմատիկի սեղման համախտանիշ, ստենոզի բացազատում, EasyGo տիպի էնդոսկոպիկ վիրահատություն
Արդիականությունը
Ողնաշարային խողովակի նեղացումը առավել հաճախ հանդիպում է գոտկասրբանային հատվածում:Այս ախտահարման կլինիկական դրսևորման և բուժման մասին առաջին տվյալները գրականության մեջ նկարագրվել են 1950թ. [7]: Համաձայն կատարված հետազոտությունների՝ ողնաշարային խողովակի նեղացման առաջացումը խիստ փոխկապակցված է տարիքի և սեռի հետ: Այսպես օրինակ մինչև 40 տարեկան հետազոտվողների խմբում այն ախտորոշվել է 20% դեպքերում, իսկ 60-69 տարեկանների խմբում՝ 47% [4]: Հիվանդությունը զարգանալով առաջացնում է մշտական ցավային համախտանիշ, իսկ որոշ դեպքերում նաև շարժողական խանգարումներ ստորին վերջույթներում: Ահա նման կլինիկական դրսևորումների դեպքում դեղորայքային և ֆիզիոթերապևթիկ բուժումը համարվում է անարդյունավետ և հիվանդներին առաջարկվում է վիրահատական միջամտություն: Բաց եղանակով վիրահատված 1900 հիվանդների խմբում լավ կամ բավարար արդյունքները արձանագրվել են 64% դեպքերում [8]: Հաշվի առնելով այն, որ ողնաշարային խողովակի նեղացումը հանդիպում է 60 և ավել տարիքային խմբում, անբարենպաստ ելքով հետվիրահատական բարդությունների հավանականությունը բարձր է բաց եղանակով վիրահատությունների դեպքում, քանի որ այս տարիքային խմբի հիվանդների մոտ հանդիպում են մի շարք ուղեկցվող հիվանդություններ (սիրտ-անոթային և այլն) [3]:
Հաշվի առնելով վերը նշվածը՝ վերջին տասնամյակում ակտիվորեն զարգացել և ներդրվել են տարաբնույթ էնդոսկոպիկ եղանակով վիրահատություններ, որոնք, ի դեմս իրենց մինիմալ ինվազիվության, անվտանգ են և ավելի արդյունավետ, քան բաց վիրահատությունները: Շատ հեղինակներ առաջարկել են վիրահատությունը կատարել տրանսֆորամինալ մուտքով [1;2;5;11]: Սակայն նկարագրված մեթոդով վիրահատությունների արդյունավետությունը բարձր է եթե ողնաշարային խողովակի նեղացումը արտահայտված է ֆորամինալ տարածքում /լատերալ ստենոզ/: Ողնաշարային խողովակի կենտրոնական տիպի նեղացման դեպքում վերը նշված եղանակի արդյունավետությունը ցածր է, ուստի մի շարք հեղինակներ առաջարկել են ինտերլամինար մուտքով էնդոսկոպիկ վիրահատությունները՝ գտնելով որ նրանք առավել արդյունավետ են [6;9;10]:
Այսպիսով, հաշվի առնելով բաց վիրահատությունների հնարավոր բարդությունները, նամանավանդ տարեց հիվանդների խմբում, արդիական ենք համարել ներդնել EasyGo տիպի էնդոսկոպիկ եղանակով տրանսլամինար մուտքով վիրահատությունները,գնահատել նրանց արդյունավետությունը, ինչպես նաև հնարավոր թերությունները: Նշենք որ այս եղանակովէնդոսկոպիկ վիրահատությունները ՀՀ-ում համարվում են նորույթ, որի մասին տեղեկություններ այլ հեղինակների կողմից հրապարակված չեն:
Նյութը և մեթոդը
Աշխատանքում ներկայացված են 41 հիվանդների վիրահատական բուժման արդյունքները, ովքեր ստացիոնար բուժում են ստացել “Նաիրի” ԲԿ-ի նյարդավիրաբուժական բաժանմունքում: Վիրահատական բուժման ցուցում է հանդիսացել կայուն ցավային համախտանիշը կամ նյարդարմատիկի սեղման հետևանքով առաջացած շարժողական, ինչպես նաև զգացողական խանգարումները գոտկային հատվածի ողնաշարային խողովակի նեղացման ռադիոլոգիական պատկերի առկայության դեպքում: Ցավային համախտանիշի արտահայտվածությունը նախավիրահատական շրջանում, ինչպես նաև նրա նվազման աստիճանը վիրահատությունից հետո գնահատվել է համաձայն մեր կողմից մշակված հարցաթերթիկի (տպագրված էԷրեբունի բժշկական ամսագրի 1-ին համարում 2015թ., էջ 45-50): Վերջինս հնարավորություն է տալիս օբյեկտիվ գնահատել վիրահատության արդյունքները: Հարցաթերթիկը լրացվում է հիվանդի կողմից նախավիրահատական շրջանում և անմիջապես վիրահատությունից հետո: Բուժման արդյունքները գնահատվել են՝ լավ, բավարար, անփոփոխ:
Ողնաշարային խողովակի նեղացումը պայմանավորված էր աղեղների ելունային հոդերի, դեղին կապանի գերաճով, ինչպես նաև միջողային աճառի արտափքումով:
Բոլոր վիրահատված հիվանդների մոտ առկա էր ելունային հոդերի և դեղին կապանի գերաճ, ինչով պայմանավորված էր ողնաշարային խողովակի նեղացումը նրա դորսալ մակերեսից: Միջողային աճառի արտափքում՝ միջային դասավորվածության առկա էր միայն 28 /68.3%/ հիվանդների մոտ: Ըստ ողնաշարային խողովակի նեղացման աստիճանի 34 /83%/ դեպքերում այն գնահատվել էր բացարձակ, իսկ 7 /17%/ -ում՝հարաբերական: Բոլոր դեպքերում էլ առկա էր ողնաշարային խողովակի բիլատերալ նեղացում, սակայն նյարդարմատիկի սեղման համախտանիշը միշտ չէ որ երկկողմանի էր: Այսպես, 18 /44%/ դեպքում այն միայն միակողմանի էր, 20 /48.7%/ դեպքերում երկկողմանի բայց գերակշռող արտահայտվածությամբ մի կողմից և միայն 3 /7.3%/ հիվանդի մոտ էր այն առկա նույն արտահայտվածությամբ երկու կողմից:
Հիվանդներից 30-ը /73.2%/ արական սեռի ներկայացուցիչներ էին, իսկ 11-ը /26.8%/ իգական: Ամենաերիտասարդը 26 տարեկան էր, իսկ ամենածերը՝ 78:
Հիվանդներից 3-ի մոտ /7.3%/ ախտահարումը տեղակայված էր L2-L3, 8 -ի/19.5%/ մոտ՝L3-L4, 11-ի /26.8%/ մոտ՝ L4-L5, իսկ 12 դեպքում /29.3%/ L5-S1 մակարդակին, երկու մակարդակիախտահարում առկա էր 6 /14.6%/ դեպքում, իսկ երեք մակարդակի նեղացում առկա էր 1 /2.5%/ հիվանդի մոտ:
Կախված կլինիկական դրսևորումից վիրահատությունները կատարվում էին մոնո կամ բիպորտալ մուտքից: Այսպես, եթե հիվանդի մոտգերակշռում էրնյարդարմատիկի սեղման համախտանիշըմի կողմից, ապա այդ դեպքում վիրահատությունները կատարվել էին միակողմանի վիրահատական մուտքից: Երկկողմանի նյարդարմատիկային համախտանիշի առկայության դեպքում վիրահատությունները կատարվել են զուգահեռ վիրաբուժական մուտքերից:
Վիրահատության ընթացքը
Վիրահատությունները կատարվել են ընդհանուր անզգայացման պայմաններում: Հիվանդի դիրքը փորի վրա էր: Նախքան վիրահատությունը կատարվում էր անհրաժեշտ միջողային աճառի մակարդակի որոշում՝ համաձայն կողմնային պրոեկցիայում կատարված ռենտգեն հետազոտության: Մաշկի գծային կտրվածքըկատարվում էր միջին գծից լատերալ մոտ 1.5-2սմ այնպես, որ համապատասխաներ ելունային հոդի մեդիալ սահմանին, ինչը որոշվում է հսկիչ ռենտգեն հետազոտմամբ առաջահետին պրոեկցիայում:
Վիրահատական մուտքի պլանավորումը ցույց է տրված նկար 1 և 2-ում:
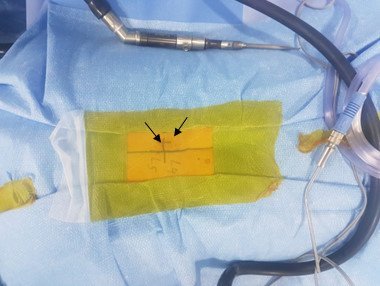
Նկ. 1 Ներվիրահատական լուսանկար: Պատկերված է L4-L5 միջողային մակարդակի վիրահատման համար գծային կտրվածքը՝ մոտ 1.5սմ երկարությամբ (ցույց է տրված սլաքով)
ա. բ.
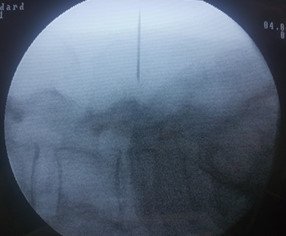
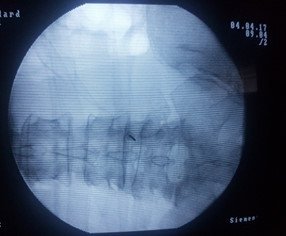
Նկ. 2Ներվիրահատական ռենտգեն նկար՝ վիրահատական մուտքի պլանավորում
ա. Կողմնային պրոեկցիայում ասեղը տեղադրված է L4-L5 մակարդակին:
բ. Առաջահետին պրոեկցիա՝ ասեղի ծայրը գտնվում է ելունային հոդի միջային եզրին
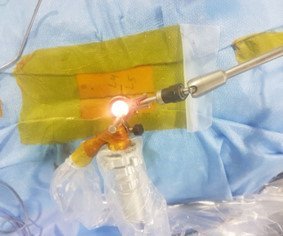
Վերը նշված գործողություններից հետո կատարվում էր փափուկ հյուսվածքներիգծային կտրվածք մոտ 1.5սմ երկարությամբ: Հաջորդաբար տեղադրելով փափուկ հյուսվածքներում փեղեքող գլանաձև լայնիչները (4-15մմ) ստեղծվում էրվիրաբուժական մուտք դեպի համապատասխան մակարդակ: Տեղադրվում էր աշխատանքային խողովակը, որի անշարժ դիրքը ապահովում էր երեք հարթություններում պտտվող և համապատասխան դիրքում ֆիքսվող բռնիչը:Նրամի ծայրը ամրացվում է վիրահատական սեղանին, իսկ մյուսը՝ աշխատանքային խողովակին: Նկար 3-ում պատկերված է աշխատանքային խողովակը համապատասխան դիրքում, նրա անշարժացումը ապահովող բռնիչը և տեղադրված 150 դիտարկման անկյուն ունեցող աշխատանքային էնդոսկոպը:
ա. բ.
Նկ. 3 Ներվիրահատական նկար. Պատկերված է աշխատանքային խողովակը
ա. Աշխատանքային խողովակը ըստ ռենտգեն հետազոտման գտնվում է համապատասխան մակարդակին (L4-L5)
բ. Պատկերված է աշխատանքային խողովակը ֆիքսված բռնիչով և նրա մեջ տեղադրված էնդոսկոպը
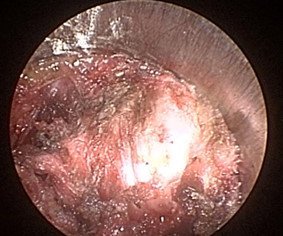
Կատարված գործողություններից հետո հայտնաբերվում էր ողի աղեղը, այն շերտազատվում էր փափուկ հյուսվածքներից աքցանների և էլեկտրոկոագուլիացիայի օգնությամբ, որից հետո բարձր արագության պնևմատիկ շաղափիչի օգնությամբ շաղափվում էր ողի աղեղի մի մասը: Եթե հիվանդի մոտ առկա էր նաև ֆորամինալ ստենոզ, պայմանավորված ելունային հոդի գերաճով, ապա վերջինս հեռացվում էր (pars superior articularis), ինչը պատկերված է նկար 4-ում:
ա. բ.
Նկ. 4 Ներվիրահատական էնդոսկոպիկ նկար
ա. Փափուկ հյուսվածքներից շերտազատված ելունային հոդ
բ. Ողի աղեղի շաղափման փուլ
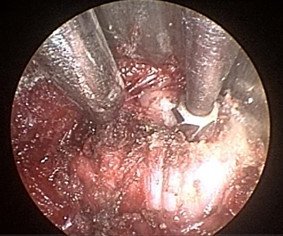
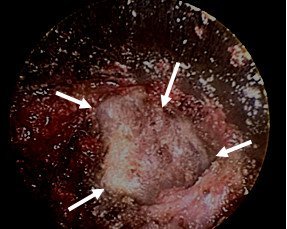
Ոսկրային պատուհան ձևավորելուց հետո նրա շրջագիծը լայնացվում էր ոսկրակրծիչների օգնությամբ մոտ 1.5-2.0սմ /փաստացի կատարվում էր էնդոսկոպիկ հսկողությամբ հեմիլամինէկտոմիա/: Այս գործողությունների ընթացքումպահպանվում էր դեղին կապանի ամբողջականությունը, ինչըայս փուլի ժամանակ կրում էրպաշտպանիչ ֆունկցիա՝ կանխարգելելով կարծրենու հնարավոր վնասումըշաղափով կամ ոսկրակրծիչներով: Ոսկրային պատուհանի ձևավորումը ցույց է տրված նկար 5-ում:
ա. բ.
Նկ. 5 Էնդոսկոպիկ հսկողությամբ ոսկրային պատուհանի ձևավորման փուլ
ա. մասնակի ոսկրային դեֆեկտը շաղափելուց հետո (ցույց է տրված սլաքով)
բ. Ձևավորված ոսկրային պատուհան, միևնույն ժամանակ պահպանված է դեղին կապանի ամբողջականությունը (ցույց է տրված սլաքով)
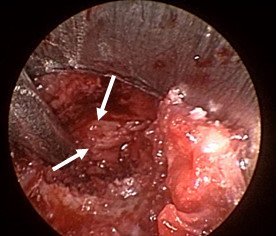
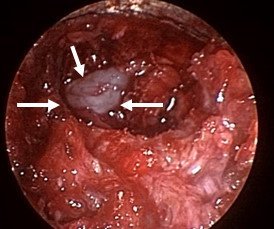
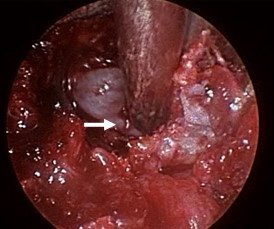
Հաջորդ փուլը համարվում էր վիրահատության ամենակարևորը: Այս ժամանակ կատարվում էր դեղին կապանի շերտազատում կարծրենուց: Վերջինս կատարվում էր գնդիկաձև ծայր ունեցող կեռիկի օգնությամբ: Այս գործողությունների ժամանակ կարևոր էր խուսափել կարծրենու վնասումից կամ էլ էպիդուրալ երակային ցանցի վնասումից, որի արյունահոսությունը դժվարությամբ էր ենթարկվում կանգնեցման: Սկզբից բացազատվում էր կարծրենին մեդիալ ուղղությամբ՝ հասնելով միջին գիծ, որից հետո հետադարձ գործողություններով բացազատվում էր ողնաշարային խողովակի լատերալ սահմանը, հայտնաբերվում էր նյարդարմատը և վերջինս շերտազատվում էր կոմպրեսիա առաջացնող հյուսվածքներից մոտ 1.5սմ երկարությամբ, ինչը պատկերված է նկար 6-ում:
ա. բ.
Նկ. 6 Կարծրենու շերտազատման փուլ
ա. Կարծրենին բացազատված է մեդիալ ուղղությամբ (ցույց է տրված սլաքով)
բ. Բացազատված է ճնշված նյարդարմատիկը (ցույց է տրված սլաքով)
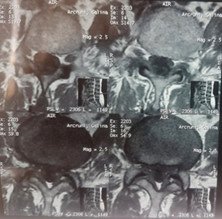
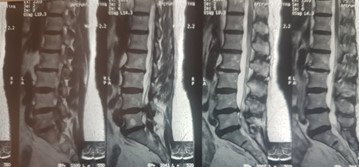
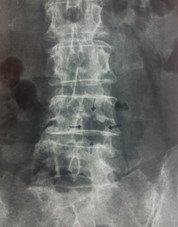
Դուրալ պարկի և նյարդարմատիկի բացազատումից հետո կատարվում էր հսկիչ ռենտգեն հետազոտություն և համեմատվում էր շաղափված ոսկրային պատուհանի չափի և տեղակայման համապատասխանելիությունը նախավիրահատական ՄՌՏ հետազոտությամբ ողնաշարային խողովակի նեղացման հատվածի հետ, ինչի օրինակը պատկերված է նկար 7-ում:
ա. բ. գ.
Նկ. 7 Նախա և հետվիրահատական հետազոտությունների համեմատականը
ա. Հիվանդի ՄՌՏ հետազոտում, առկա է ողնաշարային խողովակի արտահայտվածնեղացում L4-L5 մակարդակի (աքսիալ պրոեկցիա)
բ. Նույն հիվանդի ՄՌՏ հետազոտման պատկերը սագիտալ պրոեկցիայում
գ. ներվիրահատականռենտգեն հետազոտում՝ պատկերված է ՄՌՏ հետազոտմամբ ախտորոշված նեղացման տեղակայմանը համապատասխանող ոսկրային դեֆեկտը L4-L5 մակարդակի (ցույց է տրված սլաքով)
Վիրահատությունը այս փուլում համարվում էր ավարտված այն դեպքում, երբ հիվանդների կլինիկական պատկերում առկա էր միայն միակողմանի արտահայտվածության նյարդարմատիկային համախտանիշ:
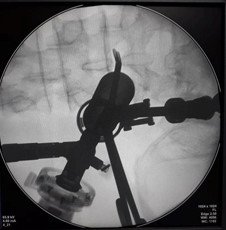
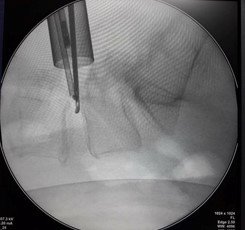
Մասնակի երկկողմանի նյարդարմատիկային համախտանիշ ունեցող հիվանդների խմբում վիրահատությունը շարունակվում էր հետևյալ կերպ՝ ոսկրակրծիչը տեղադրվում էր դուրալ պարկի վրա և կատարվում էր ոսկրային և կապանային հյուսվածքի հեռացում վենտրալ մակերեսից: Ուղղելով աշխատանքային խողովակը որոշակի մեդիալ անկյանտակհնարավոր էր դառնում աքցաններով կամ ոսկրակրծիչներով հասնել ողնաշարային խողովակի կոնտրլատերալ սահմանին և կատարել հակառակ կողմի դեկոմպրեսիա /նկար 8/
ա. բ.
Նկ. 8 պատկերված է ողնաշարային խողովակի կոնտրլատերալ հատվածի դեկոմպրեսիան
ա. ռենտգեն հետազոտում առաջահետին պրոեկցիայում: Ձախակողմյան վիրաբուժական մուտքից տեղադրված աքցանի ծայրերը գտնվում են ողնաշարային խողովակի /կոնտրլատերալ/ աջակողմյան հատվածում, բ. նույնը կողմնային պրոեկցիայում: Աքցանի ծայրերը գտնվում են միջողային աճառի եզրին և խորասուզված չեն նրա մեջ
Այն հիվանդների խմբում, ում մոտ առկա էր երկկողմանի խիստ արտահայտված նյարդարմատիկային համախտանիշ, վիրահատությունը կատարվում էր բիպորտալ մուտքերով՝զուգահեռ երկու կողմերից կատարվում էր հեմիլամինէկտոմիա:
Կիրառվող էնդոսկոպիկ տեխնիկան թույլ էր տալիս կատարել վիրահատությունները նույնիսկ 2 կամ 3 մակարդակի ողնաշարային խողովակի նեղացման (ստենոզի) դեպքում: Վիրահատության առանձնահատկությունը կայանում էր նրանում, որ միաժամանակ կատարվում էր մեկական փոքր կտրվածք նեղացման ենթարկված ամենմակարդակներին, որից հետո միաժամանակ տեղադրվում էին երկու աշխատանքային խողովակներ և հաջորդաբար կատարվում էր նեղացման ենթարկված մասի բացազատում, ինչը ցույց է տրված նկար 9-ում:
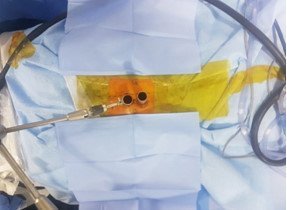
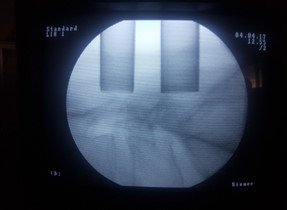
ա. բ.
Նկ. 9 Երկու մակարդակի ողնաշարային խողովակի նեղացման էնդոսկոպիկ վիրահատման ներվիրահատական նկար
ա. զուգահեռ տեղադրված երկու աշխատանքային խողովակներ
բ. Նույնը ռենտգեն հետազոտմամբ կողմնային պրոեկցիայում
Նման վիրահատությունների արդյունավետության մասին է վկայում նկար 10-ում ներկայացված նախավիրահատական և հետվիրահատականհետազոտությունների համեմատականը:
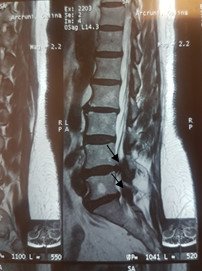
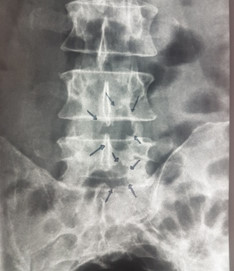
ա. բ.
Նկ. 10 Ողնաշարային խողովակի երկու մակարդակի նեղացումով հիվանդի նախավիրահատական և հետվիրահատական հետազոտման նկար
ա. ՄՌՏ հետազոտում համաձայն որի առկա է L4-L5 և L5-S1 մակարդակների նեղացում (ցույց է տրված սլաքով)
բ. Նույն հիվանդի հետվիրահատական ռենտգեն հետազոտում, համաձայն որի առկա են L4-L5 և L5-S1 մակարդակների ողերի աղեղների մասնակի հեռացում, ինչը համապատասխանում էր ախտահարված մակարդակներին (ցույց է տրված սլաքով)
Միջինում վիրահատությունների տևողությունը մեկ մակարդակի նեղացումների դեպքում կազմում էր 40-50 րոպե, երկկողմանի կամ երկու մակարդակների նեղացումների դեպքում՝ 80-90 րոպե:
Հիմնական ներվիրահատական բարդությունն էր էպիդուրալ երակային ցանցի արյունահոսությունը, որը եզակի դեպքերում չէր ենթարկվում էլեկտրոկոագուլիացիայի և անհրաժեշտ էր լինում այն դադարեցնելու համար օգտագործել հեմոստատիկ սպունգ: Վիրահատության ավարտին կարեր են դրվում ապոնևրոզին, փափուկ հյուսվածքներին: Քայլել հիվանդին թույլատրվում է վիրահատությունից 6-8 ժամ անց: Բոլոր դեպքերում էլ հիվանդները դուրս են գրվել ստացիոնարից հաջորդ իսկ օրը:
Արդյունքները
Բոլորհիվանդների մոտ գանգատը պայմանավորված էր ցավային համախտանիշով կամ համապատասխան նյարդարմատիկի սեղմումով պայմանավորված զգացողության խանգարմամբ: Հետվիրահատական հաջորդ իսկ օրը բոլոր հիվանդների մոտ, բացառությամբ մեկի,նկատվել էր ցավային համախտանիշի նվազում 80-90%-ով: Վերջինս հաշվարկվում էր համեմատելով ցավային համախտանիշը արտացոլող սանդղակի տվյալը, որը նշվում էր հիվանդի կողմից նախա և հետվիրահատական հաջորդ իսկ օրը: Թմրածությունը նվազել էր մոտ 30-50%, ինչը համապատասխանում է գրականության տվյալներին, համաձայն որոնց զգացողական խնդիրները վիրահատությունից զգալի ժամանակ անց են ենթարկվում հետ նահանջի:
Այսպիսով՝ վիրահատվածների խմբում բուժման արդյունքը հետվիրահատական հաջորդ իսկ օրը գնահատվել էր լավ 30(73,2%) դեպքում,10(24,3%) դեպքում՝բավարար, անփոփոխ էր եղել 1 (2.5%) հիվանդի մոտ, ինչը պայմանավորված էր նրա մոտ առկա դիաբետիկ նեյրոպաթիայի դրսևորմամբ:
Ներվիրահատական բարդություններից էր՝ էլեկտրոկոագուլիացիայի չենթարկվող արյունահոսությունը էպիդուրալ անոթներից՝ 1(2,4%) դեպքում, 2(4,8%) դեպքում՝ կարծրենու ամբողջականության վնասում: Բոլոր դեպքերն էլ անցել են առանց կլինիկական որևէ դրսևորման: Հիվանդներից 6-ի (14,6%) մոտ առկա էր ելունային հոդի արտահայտված գերաճ, ինչի պատճառով հեռացվել էր հոդի վերին մասը: Հիվանդների մոտ որևէ ողնաշարի անկայունության պատկեր հետվիրահատական երկու ամիսների ընթացքում չէր զարգացել: Բոլոր հիվանդներին խորհուրդ էր տրվել կրել ֆիքսող կորսետ 14 օր տևողությամբ, որից հետո թույլատրվել էր վերադառնալ աշխատանքին և առօրյա կենսակերպին:
Եզրակացություն
Ողնաշարային խողովակի նեղացման էնդոսկոպիկ վիրահատությունները EasyGo էնդոսկոպիկ համակարգի կիրառմամբ համարվում են նորույթ հայաստանյան նյարդավիրաբուժության մեջ: Արդեն իսկ կատարված վիրահատությունների արդյունքները թույլ են տալիս վկայել մեթոդի բարձր արդյունավետության մասին: Նշենք որ մինչ օրս մեր բաժանմունքում կատարվող տրանսֆորամինալ մուտքով էնդոսկոպիկ վիրահատությունները խիստ արդյունավետ էին միջողային աճառի ճողվածքների հեռացման դեպքում, սակայն ողնաշարային խողովակի նեղացման բացազատման համար այս մեթոդը ուներ որոշակի սահմանափակումներ: Եվ ահա այս բացը ողնաշարի էնդոսկոպիկ վիրահատությունների ոլորտում հնարավոր լրացնել ներդնելով EasyGo տիպի էնդոսկոպիկ եղանակը:
Այսպիսով՝ ողնաշարային խողովակի նեղացման պարագայում ներկայացված մեթոդը ավելի արդյունավետ է քան տրանսֆորամինալ եղանակով էնդոսկոպիկ վիրահատությունները: Համեմատելով բաց եղանակով կատարվող վիրահատությունների հետ պետք է նշել, որ այն թույլ է տալիս խուսափել այնպիսի հետվիրահատական բարդություններից, ինչպիսիք են մեջքի մկանների ատրոֆիան կամ ցավային համախտանիշը՝ պայմանավորված մեջքի մկանների փեղեքման անհրաժեշտությամբ:
Էնդոսկոպիկ տեխնիկայի կիրառումը թույլ է տալիս առավելագույնի հասցնել վիրահատական դաշտի խոշորացումը և լուսավորությունը՝խուսափել ներվիրահատական արյունահոսությունից և այլ բարդությունից:
Շնորհիվ էնդոսկոպիկ տեխնիկայիկիրառման նվազագույնի է հասցվել կտրվածքի չափերը, որը չի գերազանցում 1,5սմ: Կրճատվել է վիրահատության ժամանակահատվածը՝ մինչև 40 րոպե, իսկ հոսպիտալիզացման տևողությունը՝ մինչև մեկ օր:
Մասնակի երկկողմանի նյարդարմատիկային համախտանիշ ունեցող հիվանդների խմբում կիրառված էնդոսկոպիկ տեխնիկան թույլ է տալիս մոնոպորտալ մուտքից կատարել ողնաշարային խողովակի կոնտրլատերալ տարածության /նյարդարմատիկի/ դեկոմպրեսիա, ինչը բաց եղանակով վիրահատությունների ժամանակ կատարել հնարավոր չէ` անհրաժեշտ է կատարել լամինէկտոմիա, ինչը համարվում է ավելի ծավալային վիրահատության:
Հաշվի առնելով մեթոդի բարձր արդյունավետությունը անհրաժեշտ է ներդնել նրա ավելի լայն կիրառումը ոչ միայն ողնաշարի գոտկասրբանային հատվածի, այլև պարանոցային հատվածի ախտահարումների ժամանակ:
Օգտագործված գրականության ցանկ
- Ahn Y, Lee SH, Park WM, Lee HY, Posterolateral percutaneous endoscopic lumbar foraminotomy for L5-S1 foraminal or lateral exit zone stenosis. Technical note, J Neurosurg, 2003 Oct; 99(3 Suppl): 320-3
- Chiu JC, Evolving transforaminal endoscopic microdecompression for herniated lumbar discs and spinal stenosis, Surg Technol Int 2004; 13: 276-86
- Deyo RA, Cherkin DC, Loeser JD, Bigos SJ, Ciol MA, Morbidty and mortality in association with operations on the lumbar spine. The influence of age, diagnosis and procedure, J Bone Joint Surg Am, 1992 Apr; 74(4): 536-43
- Kalichman L., Cole R., Kim D et. At, Spinal stenosis prevalenceand association with symptoms; The Framingham Study, Spine J, 2009 Jule 9 (7), 545-550
- Kambin P, Casey K, O’Brien E, Zhou L, Transforaminal arthroscopic decompression of lateral recess stenosis, J Neurosurg, 1996 Mar;84(3): 462-7
- Kim HS, Paudel B, Jang JS, Oh HS et al, Percutaneous full endoscopic bilateral lumbar decompression of spinal stenosis through uniportal-contralateral approach: Techniques and preliminary results, World neurosurgery, Vol 103, July 2017, 201-209
- Nellensteijn J, Ostelo R., Bartles R. et al, Transforaminal endoscopic surgery for lumbar stenosis: a systematic review, Eur Spine J. 2010 Jun; 19 (6): 879-886
- Turner JA, Ersek M, Herron L, Deyo R, Surgery for lumbar spinal stenosis: Attemped meta-analysis of the literature, Spine (Phila Pa 1976), 1992 Jan; 17(1): 1-8
- Yadav YR, Parihar V, Kher Y, Bhatele PR, Endoscopic interlaminar management of lumbar disease, Asian J Neurosurg, 2016 Jan-Mar; 11(1): 1-7
- Yu D, Teng-yu Z, Jian ZH, et al, Percutaneous endoscopic interlaminar approach: Medial Foraminal Decompression in treating lumbar disc herniation or spinal stenosis,Journal of Spine, 6:3, 2017
- Yue J, Long W, Full endoscopic spinal surgery techniques: Advancements, Indications and outcomes, Int J Spine Surg, 2015; 9: 17


